Un chiffre glace le sang : moins de 18 mois. C’est, statistiquement, le temps qui sépare l’annonce d’un glioblastome du terme de la bataille. Derrière ce verdict, une réalité médicale implacable. Le glioblastome avance vite, frappe fort et ne laisse que peu de répit. Ni les progrès de la neurochirurgie, ni les protocoles de chimiothérapie et de radiothérapie n’ont, jusqu’ici, réussi à inverser la tendance. Les tentatives pour contenir la récidive restent trop souvent vaines. Cette tumeur, qui représente environ 15 % des cancers du cerveau, s’attaque sans distinction aux adultes, sans logique héréditaire ni cause clairement identifiée.
La maladie se manifeste de façon insidieuse. Tout dépend de la zone du cerveau touchée, mais un point commun subsiste : les troubles neurologiques progressent, parfois en quelques semaines. Malgré les efforts constants des chercheurs, les traitements n’offrent qu’un sursis. Les essais cliniques fleurissent, pourtant l’horizon ne s’éclaircit guère. À ce jour, l’espérance de vie médiane s’accroche sous la barre des 18 mois.
Le glioblastome : la tumeur cérébrale la plus agressive
Impossible de passer à côté de la férocité du glioblastome, aussi nommé astrocytome de grade IV. Parmi toutes les tumeurs cérébrales, il s’impose par sa capacité à infiltrer les tissus sains, à s’y faufiler jusqu’à rendre la chirurgie totalement impuissante à l’éradiquer. Ce cancer du cerveau naît des cellules gliales et s’étend sans relâche, brouillant les pistes du corps médical à chaque étape du parcours de soins.
Le profil type ? Un adulte d’âge moyen, mais aucun groupe n’est réellement épargné. Le glioblastome porte bien son surnom de multiforme : la tumeur présente une structure hétérogène, formée de cellules différentes, ce qui explique sa résistance et son évolution rapide. Plus de la moitié des tumeurs cérébrales primitives recensées chez l’adulte lui sont attribuées.
La croissance anarchique des cellules cancéreuses provoque des effets de masse : selon où la tumeur s’ancre, les symptômes diffèrent. Troubles du langage, paralysie partielle, maux de tête persistants, crises d’épilepsie : chaque patient compose avec son propre lot d’alertes. Lorsque la pression intracrânienne grimpe, c’est tout l’équilibre cérébral qui vacille.
Les professionnels de santé ne se bercent d’aucune illusion. Malgré les traitements combinés, le pronostic reste sombre. La survie médiane plafonne sous les 18 mois. Face à ce constat, la recherche s’acharne à décortiquer les mécanismes de résistance de ces tumeurs du système nerveux central pour, un jour, inverser la courbe.
Quels signes doivent alerter ? Symptômes et diagnostic expliqués
Identifier un glioblastome à ses débuts relève du défi. Les signes initiaux, souvent subtils, se manifestent de manière progressive. Quand la pression intracrânienne augmente, certains symptômes deviennent plus francs : maux de tête matinaux, vomissements soudains, perte de vigilance. Parfois, tout commence par un trouble du langage, une faiblesse d’un bras, une vision brouillée, ou des convulsions inattendues. Le point commun ? Une évolution qui ne laisse guère de place au hasard.
Parmi les manifestations moins évidentes, on retrouve des changements d’humeur, une lassitude inhabituelle ou des altérations du comportement. Chez certains, notamment en cas de gliome infiltrant du tronc cérébral, la maladie attaque la déglutition ou la mobilité du visage, dessinant un tableau clinique complexe.
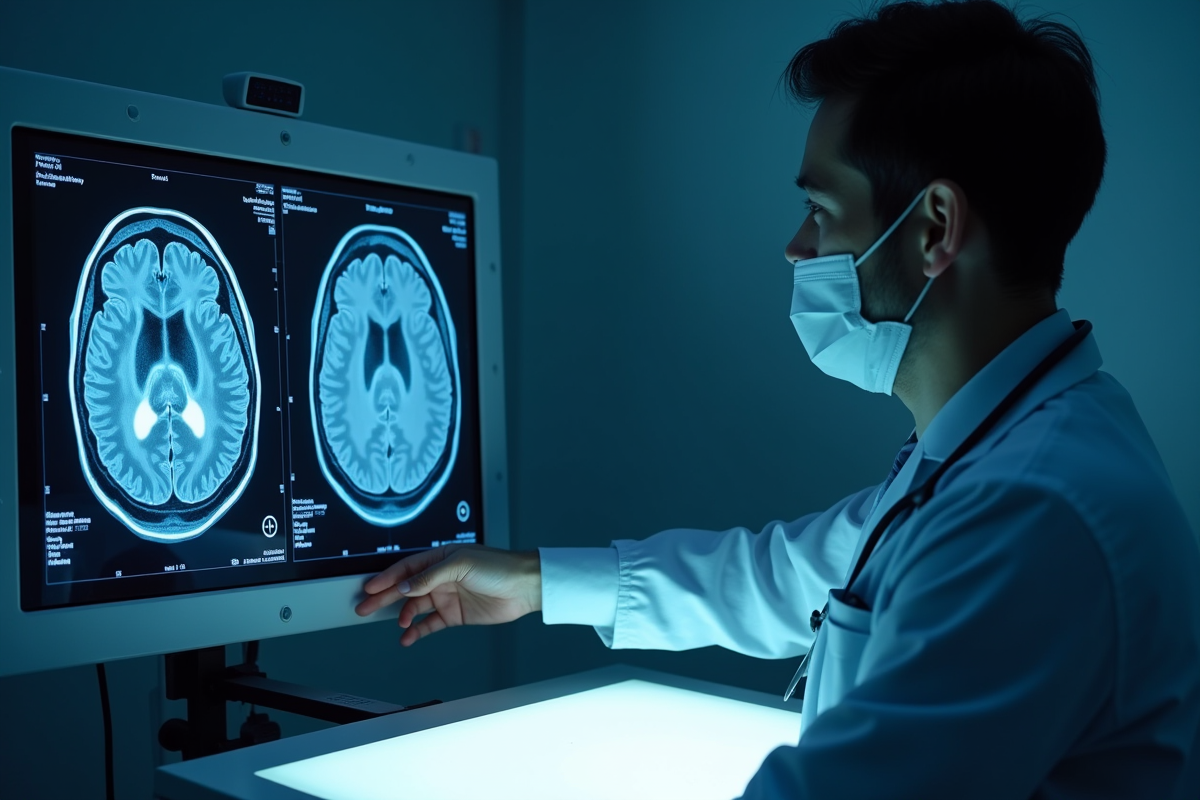
Le diagnostic s’appuie sur la technologie. Un scanner cérébral donne une première image, mais seul l’IRM offre une cartographie précise de la tumeur : taille, emplacement, caractère infiltrant. Pour lever le doute, l’étape de la biopsie est incontournable. Ce prélèvement, analysé en laboratoire, révèle la nature exacte de la tumeur maligne grâce à l’examen histologique et à l’étude de certains marqueurs moléculaires spécifiques.
Plus la détection intervient tôt, plus l’équipe médicale dispose de leviers pour adapter le traitement et évaluer la situation du patient. L’enjeu se joue, bien souvent, sur la rapidité de réaction et la finesse du diagnostic.
Traitements actuels et défis du parcours de soins
La riposte médicale contre le glioblastome s’organise autour de trois axes : chirurgie, radiothérapie, chimiothérapie. L’objectif affiché : réduire la masse tumorale tout en préservant les fonctions cérébrales vitales. La chirurgie, premier acte du protocole, bénéficie désormais d’outils de pointe. La neuronavigation et la stéréotaxie ouvrent la voie à des interventions millimétrées, parfois réalisées sous contrôle IRM ou lors d’une opération avec patient éveillé pour surveiller les fonctions essentielles en temps réel.
La bataille se poursuit avec la radiothérapie, chargée de cibler les cellules restantes et de freiner la récidive. Vient ensuite la chimiothérapie, dominée par le témozolomide. Cette molécule, capable de franchir la barrière hématoencéphalique, améliore modestement la survie, mais ne suffit pas à terrasser la maladie.
Au-delà des traitements lourds, le quotidien des patients s’accommode de soins de soutien : médicaments contre l’œdème cérébral, antiépileptiques, gestion de la douleur. Depuis peu, de nouvelles stratégies thérapeutiques tentent de forcer la porte du pronostic : thérapies ciblées, immunothérapies, TTFields (champs électriques destinés à perturber la prolifération des cellules), thérapie génique ou recours à des virus oncolytiques. Aucune, pour l’instant, n’a encore permis de révolutionner la prise en charge.
Le chemin est semé d’embûches : personnalisation des traitements selon le profil moléculaire de la tumeur, gestion des effets secondaires, accès aux protocoles expérimentaux. C’est la force du collectif qui prévaut : neurochirurgiens, oncologues, radiothérapeutes, infirmiers et paramédicaux travaillent de concert, guidés par l’unique ambition de contenir l’une des maladies les plus redoutées du cerveau.
Espérance de vie, statistiques et espoirs issus de la recherche
Le glioblastome s’accroche à sa réputation : celle d’un cancer du cerveau aux perspectives limitées. Malgré des traitements combinés et une mobilisation sans relâche, la survie médiane demeure figée autour de 15 mois après le diagnostic. Seuls 5 % des patients franchissent la barre des cinq ans, d’après les dernières études internationales. La cause ? Une tumeur qui colonise le cerveau en profondeur, résiste aux traitements et se régénère à partir de quelques cellules persistantes.
Toutefois, ces chiffres ne racontent pas toute l’histoire. L’âge, l’état général au moment du diagnostic, certaines mutations génétiques comme la mutation IDH, ou le degré de résection chirurgicale influent sur le pronostic. Mais ces rares facteurs favorables ne changent pas la donne à grande échelle. Les publications scientifiques, dont celles de van den Bent dans le New England Journal of Medicine, le rappellent : la courbe de survie stagne, malgré tous les efforts consentis.
Face à l’urgence, la recherche ne baisse pas les bras. Plusieurs pistes, issues de laboratoires du monde entier, sont actuellement explorées. Voici un aperçu des innovations porteuses d’espoir :
- immunothérapie : stimuler le système immunitaire pour attaquer les cellules cancéreuses
- thérapies ciblées : agir sur des voies de signalisation spécifiques de la tumeur
- TTFields : exploiter des champs électriques pour limiter la multiplication des cellules malignes
- mise au point de vaccins thérapeutiques et de thérapies géniques pour s’attaquer directement aux anomalies moléculaires
Les essais cliniques se multiplient, les pistes se précisent. Mais le déclic salvateur se fait attendre. D’ici là, chaque découverte nourrit l’espoir qu’un jour, le glioblastome ne soit plus synonyme de bataille perdue d’avance. L’histoire de la médecine regorge d’exemples où l’inéluctable a fini par céder. Reste à savoir quand, enfin, cette tumeur cèdera du terrain.